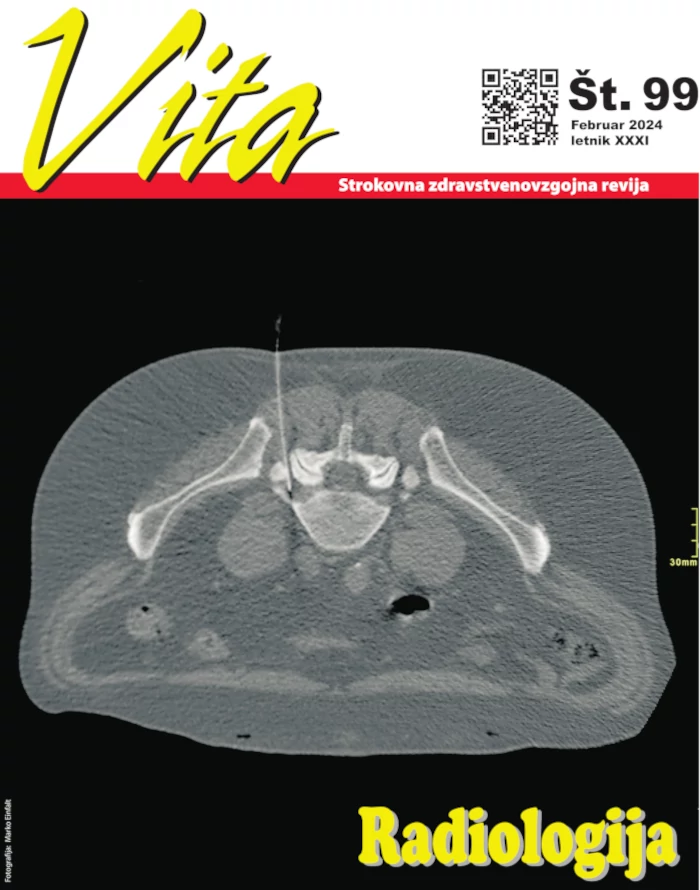
Potujoči eritem (erythema migrans) je glavni predstavnik zgodnje lokalizirane borelijske okužbe in najpogostejši klinični znak lymske borelioze. Pojavlja se v vseh starostnih obdobjih in pri obeh spolih. Nastane na mestu vnosa borelij v kožo, to je praviloma na mestu vboda klopa: po nekaj dneh do tednih se pojavi rdečina, ki se postopno veča, začne na sredini bledeti in dobi obliko obroča, ki se še naprej širi navzven. Kožna sprememba traja od nekaj dni do več mesecev, običajno nekaj tednov. Dobra polovica odraslih evropskih bolnikov navaja lokalne težave na mestu kožnih sprememb (največkrat blago srbenje, včasih pečenje in/ali bolečine), slaba polovica pa ima splošne težave (slabo počutje, utrujenost, glavobol, bolečine v mišicah, sklepih...), ki se z izjemo utrujenosti praviloma spreminjajo po intenziteti in lokalizaciji. Prisotnost splošnih težav v času potujočega eritema nakazuje, da okužba najbrž ni omejena le na kožo oziroma da je verjetno prišlo do razsoja povzročiteljev. Dokaz takega razsoja (verjetno preko krvi) je pojav dodatnih (sekundarnih) kožnih sprememb, ki so podobe primarni. Kožne spremembe so običajno ovalne ali okrogle, lahko pa povsem nepravilnih oblik. Velike so od nekaj centimetrov do več kot enega metra. Pri odraslih bolnikih jih največkrat najdemo na spodnjih udih.
V času erythema migrans bolniki običajno še nimajo v krvi borelijskih protiteles. Laboratorijsko praviloma ne najdemo znakov vnetja in tudi ne drugih nenormalnosti.
POSTAVITEV DIAGNOZE
Diagnozo praviloma postavimo na podlagi značilnega poteka in videza kožne spremembe. Pri neznačilnih spremembah je za potrditev potreben dokaz borelij v koži. Erythema migrans oziroma obročaste zgodnje kožne borelijske spremembe včasih zamenjamo z glivičnimi, še posebno če so v predelu pazduh ali dimelj. Kožne spremembe, ki v sredini ne zbledijo (še niso zbledele) so lahko precej podobne šenu. Pri bolnikih, ki pridejo na pregled kmalu po vbodu klopa ali piku insekta zaradi rdečine, ki se pojavi na tem mestu, so večkrat težave z odgovorom na vprašanje, ali je izpuščaj borelijski oziroma ali naj začno jemati antibitike. Te kožne spremembe so praviloma majhne, trajajo šele nekaj dni in včasih precej srbijo. Zanesljivega odgovora, ali je izpuščaj odraz lymske borelioze ali ne, pogosto ne moremo dati. Pomagajo nam podatki o morebitnih predhodnih podobnih reakcijah po pikih žuželk in o poteku: če se rdečina pojavi takoj ali v prvih 24 urah po vbodu klopa, je verjetno posledica alergičnega ali toksičnega odziva na pik in ne odraz lymske borelioze, pri kateri od vboda do začetka erythema migrans praviloma poteče vsaj nekaj dni.
V Evropi in tudi pri nas je najpogostejši vzrok erythema migrans Borrelia afzelii. Neposredna primerjava poteka bolezni in laboratorijskih najdb pri bolnikih z erythema migrans, pri katerih je bil vzrok potrjen z osamitvijo borelij iz kože, je pokazala številne razlike med bolniki iz ZDA, pri katerih je kožne spremembe povzročila B. burgdorferi sensu stricto, in bolniki iz Evrope oziroma Slovenije, kjer je bila vzrok erythema migrans B. afzelii. V primerjavi s slovenskimi bolniki so prišli ameriški bolniki na pregled prej, kožne spremembe so se pri njih hitreje povečevale, večkrat so imeli sistemske simptome, večkrat dodatne nenormalnosti v fizikalnem statusu (poleg erythema migrans) in v večjem deležu prisotna borelijska protitelesa v serumu. Pri evropskih bolnikih smo pogosteje našli bledenje osrednjega dela izpuščaja, to je značilen obročast izpuščaj. Rezultati raziskave opozarjajo, da je potrebna previdnost pri prenosu kliničnih in laboratorijskih izkušenj z ene strani Atlantika na drugo.
Borelijski limfocitom je modrikastordečkasta, do nekaj centimetrov velika zatrdlina, ki je odraz gostega prežemanja kože in podkožja z limfociti. Pri otrocih se največkrat pojavi na ušesni mečici, pri odraslih pa v predelu prsne bradavice. Podobno kot erythema migrans uvrščamo tudi borelijski limfocitom k zgodnjim lokaliziranim znakom lymske borelioze. Je mnogo redkejša sprememba od erythema migrans. Praviloma se pojavi nekoliko kasneje ter traja dalj časa. Včasih se ji pridružijo še drugi znaki lymske borelioze. Tudi ta kožna sprememba izgine spontano, vendar včasih šele po več kot enem letu.
O POVZROČITELJIH VEMO MALO
Podatkov o povzročiteljih borelijskega limfocitoma je malo, saj je ta borelijski znak razmeroma redek, osamitev povročitelja iz tkiva pa le izjemna. Dejstvo, da prihajajo poročila o borelijskem limfocitomu le iz Evrope, je nakazovalo, da povzročitelj limfocitoma ni B. burgdorferi sensu stricto, to je borelijska vrsta, ki povzroča lymsko boreliozo v ZDA, marveč ena od “evropskih“ vrst (B. afzelii ali B. garinii). Po pričakovanju so iz limfocitomskega tkiva največkrat osamili B. afzelii.
Limfocitom na ušesni mečici je večinoma lahko prepoznati in dokazati, v prid borelijske etiologije pa še dodatno govorijo prisotnost erythema migrans (ali zanesljiv podatek o erythema migrans) in/ali prisotnost borelijskih protiteles v krvi. V praksi je potreba po histološkem pregledu prizadetega tkiva mnogo večja pri limfocitomu na prsih kot pri limfocitomu na ušesni mečici, še bolj pa je tak pregled potreben, kadar spremembe niso na tipičnih mestih za borelijski limfocitom (predvsem zaradi izključitve drugih vzrokov). Limfocitom na uhlju praviloma povzroča diagnostične težave le zaradi nepoznavanja.
Limfocitom na prsih moramo ločiti od malignoma.
Kronični atrofični akrodermatitis (acrodermatitis chronica atrophicans) je kasna borelijska sprememba kože, ki v nasprotju z erythema migrans in borelijskim limfocitomom ne izgine sama od sebe. Največkrat se pojavi na končnih (akralnih) delih telesa, običajno na hrbtni strani rok ali nog. Sprva je praviloma enostranska, kasneje lahko bolj ali manj simetrična. Prve spremembe se pokažejo mesece do leta po vnosu borelij v organizem. Nekateri bolniki imajo pred pojavom acrodermatitis chronica atrophicans druge znake lymske borelioze (erythema migrans, značilno prizadetost živčevja, sklepov in/ali srca), drugi pa ne - acrodermatitis chronica atrophicans je torej lahko prvi in edini znak lymske borelioze.
Pogosteje zbolevalo ženske kot moški. Praviloma so bolniki starejši od 40 let, srednja starost je večja od 60 let. Začetek bolezni je postopen, komaj zaznaven: pojavi se rdečemodrikasto obarvana koža (največkrat na hrbtišču ene od rok, na hrbtni strani stopala ali v predelu kolena), ki se zelo počasi širi. Prve mesece do leta je prizadeti predel običajno otekel. Kasneje oteklina izginja, vse bolj pa stopa v ospredje atrofija. Koža postaja vse tanjša, se guba, skoznjo prosevajo žile, je bolj ranljiva. Včasih se pridružijo tudi sklerotične spremembe. V koži se lahko pojavijo fibrozne zadebelitve v obliki trakov (zlasti na podlahteh in sprednji strani goleni) ali vozličev (predvsem v predelu pogačice in komolčega sklepa). V predelih s prizadeto kožo so pogosto prizadeti tudi sklepi in živčevje.
Borelijsko etiologijo acrodermatitis chronica atrophicans so nedvomno potrdili šele z osamitvijo borelij iz kože bolnika z acrodermatitis chronica atrophicans. Podobno kot pri limfocitomu je bilo smiselno pričakovati, da je povzročitelj katera od “evropskih“ borelijskih vrst, saj je opisov acrodermatitis chronica atrophicans v ZDA zelo malo. Podatki začetnih raziskav so nakazovali, da je izključni vzrok B. afzelii, vendar se je kasneje pokazalo, da je B. afzelii sicer najpogostejši, ne pa edini povzročitelj, saj so iz kožnih sprememb pri bolnikih z acrodermatitis chronica atrophicans osamili poleg B. afzelii tudi B. burgdorferi sensu stricto in B. garinii. Opisani so primeri, ko je iz kože uspelo osamiti borelije več kot deset let po začetku sprememb.
Za diagnozo acrodermatitis chronica atrophicans je trebna klinični sum potrditi s prisotnostjo borelijskih protiteles (nivoji IgG protiteles so praviloma zelo visoki). Odsotnost borelijskih protiteles v serumu pri bolniku s kliničnim sumom na acrodermatitis chronica atrophicans mora biti razlog za ponovno preverjanje diagnoze in iskanje drugačne razlage, saj “seronegativnih“ bolnikov z acrodermatitis chronica atrophicans skoraj ni. Potreben je tudi histološki pregled kože, in to tako zaradi izključitve drugih možnosti kot tudi za utrditev diagnoze acrodermatitis chronica atrophicans. Najdbe so odvisne od trajanja in stopnje prizadetosti kože, pogosto pa je vidno bolj ali manj izrazito prežemanje kože (in včasih podkožja) z limfociti in plazmatkami. Diagnoza acrodermatitis chronica atrophicans torej temelji na kliničnih in mikrobioloških merilih ter histopatoloških ugotovitvah (ugotovitvah pregleda prizadete kože). Izvidi običajnih laboratorijskih testov so pri bolnikih z acrodermatitis chronica atrophicans praviloma v normalnih mejah in diagnostično niso v posebno pomoč. Diagnozo acrodermatitis chronica atrophicans dobro podkrepi osamitev B. burgdorferi sensu lato iz spemenjene kože. Osamitev uspe pri približno tretjini bolnikov, ki niso dobivali antibiotikov.
Acrodermatitis chronica atrophicans je razmeroma pogosta kožna sprememba, ki praviloma povzroča mnogo diagnostičnih težav. Včasih je lahko prvi in celo edini znak lymske borelioze, vendar skrbna, usmerjena anamneza dokaj pogosto odkrije podatke o predhodnih drugih znakih bolezni. K pravilni diagnozi lahko mnogo pripomore zlasti podatek o erythema migrans na okončini, na kateri so se kasneje (po več mesecih ali letih) pojavile kožne spremembe v smislu acrodermatitis chronica atrophicans; navaja ga okrog 20 odstotkov bolnikov. Acrodermatitis chronica atrophicans bolniki in zdravniki pogosto spregledajo ali napačno tolmačijo. Pogosti obiski pri zdravniku brez ugotovitve pravilne diagnoze so prej pravilo kot izjema. Težave s prepoznavanjem so največkrat posledica nepoznavanja bolezni, včasih pa tudi neznačilne klinične slike. Acrodermatitis chronica atrophicans na nogah se najpogosteje zmotno interpretira kot motnje v pretoku krvi (vensko popuščanje, hipostatični ekcem, motnje arterijske oskrbe) ali pa se jih pripiše spremembam na koži zaradi staranja ali posledicam omrzlin. Fibrotični vozliči se lahko zamenjajo z revmatoidnimi vozliči, včasih tudi s kožnimi spremembami v zvezi s protinom (tofi) ali celo z nodoznim eritemom. Neredko so vzrok za posvet z zdravnikom bolečine zaradi sprememb na sklepih ali težav z obutvijo ali pa pridejo bolniki zaradi disestezij, hiperestezij oziroma parestezij. Bolniki, splošni zdravniki in tudi specialisti, h katerim so taki bolniki pogosto napoteni, kožne spremembe zaradi acrodermatitis chronica atrophicans neredko spregledajo, jih ne jemljejo resno ali pa jim ne uspe povezati kožnih spremem s prizadetostjo sklepov in/ali živčevja.
Klinika za infekcijske bolezni in vročinska stanja
Klinični center