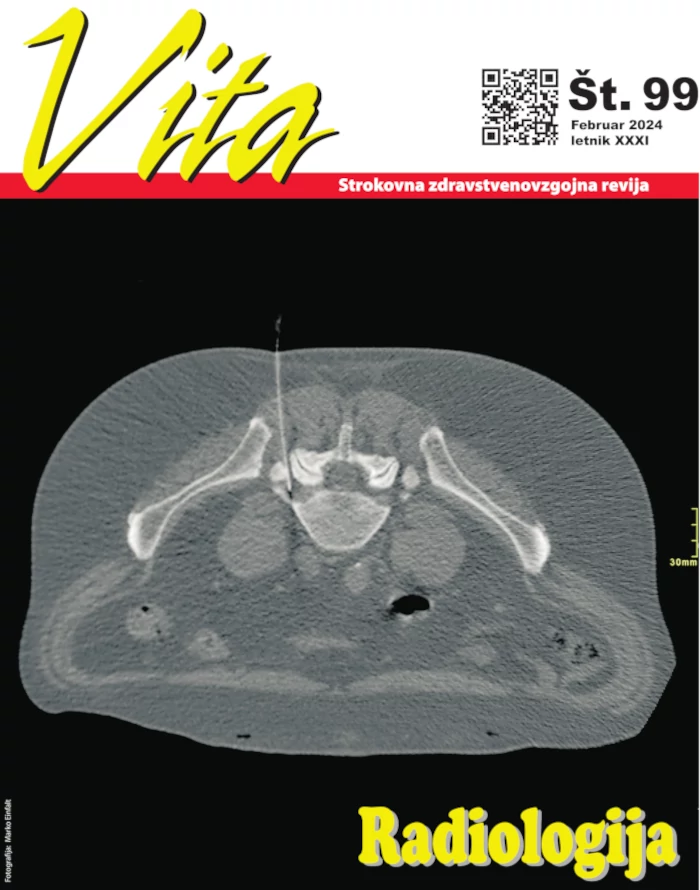
Rekonstrukcija dojke po mastektomiji je postala pomemben del zdravljenja raka dojke za vsako žensko. Z rekonstrukcijo želimo povrniti estetsko celovitost in integriteto telesa ter izboljšati psihofizično stanje ženske in kakovost življenja po zdravljenju raka dojke.
Rekonstrukcija dojke ne sme vplivati na onkološko zdravljenje raka s kirurgijo, radioterapijo, kemoterapijo in drugim sistemskim zdravljenjem (biološka zdravila, hormonska zdravila), pač pa le na telesno celovitost, samopodobo in samozavest, kar vse nedvomno vpliva na boljšo kakovost življenja.
Rekonstrukcija dojke po mastektomiji je lahko takojšnja oz. primarna ali odložena oz. sekundarna. Manjše nepravilnosti dojke, ki so posledica onkološko kirurškega zdravljenja, lahko popravimo s tehnikami onkoplastične kirurgije, pri kateri preoblikujemo operirano dojko in nato prilagodimo še sosednjo zdravo dojko.
Rekonstrukcija dojke po odstranitvi celotne dojke pa je lahko avtologna – rekonstrukcija s telesu lastnim tkivom ali s pomočjo umetnih materialov – tkivnih razširjevalcev in silikonskih vsadkov. Med sodobne tehnike manjših dodatnih korekcij pa sodijo liposukcija in lipofiling ter tudi rekonstrukcija bradavice in tetovaža kolobarja.
Na odločitev o rekonstrukciji dojke vpliva več dejavnikov, zlasti stadij bolezni (dodatno obsevanje, kemoterapija ipd.), telesne značilnosti pacientke (BMI, kakovost tkiv, količina tkiva, predhodno kirurško zdravljenje in brazgotine, velikost in oblika dojk ter prsnega koša …), dodatne bolezni in razvade (sladkorna bolezen, arterijska hipertenzija, kajenje) ter nenazadnje – kot najbolj pomembne – želje bolnice.
Po predstavitvi možnosti na onkološko rekonstruktivnem konziliju, kjer bolnici predstavimo vse možnosti onkološkega zdravljenja in rekonstrukcije ter prednosti in slabosti posameznih tehnik, se nazadnje bolnica sama odloči o zanjo najbolj primernem načinu zdravljenja raka dojke in rekonstrukciji.
Najbolj smo omejeni pri izbiri pri zelo suhih ali zelo debelih ženskah, ki imajo predhodne operativne posege ali dodatne bolezni, pri kadilkah oziroma zelo starih bolnicah. Vsekakor pa na izbiro rekonstrukcijskih možnosti bolj kot kronološko staranje vplivajo psihofizično stanje, telesne danosti, zdravstveno stanje in želje bolnice.
Današnji moderen pristop je vedno multidisciplinaren in personaliziran, kjer tim zdravnikov za vsako pacientko posebej izbere najboljše možnosti sodobnega zdravljenja.
AVTOLOGNA REKONSTRUKCIJA OZIROMA REKONSTRUKCIJA S TELESU LASTNIM TKIVOM
Pri tej rekonstrukciji po pogovoru z bolnico in kliničnem pregledu ugotovimo, ali je dovolj telesu lastnega tkiva za oblikovanje nove dojke po onkološkem zdravljenju. Najpogosteje uporabimo tkivo na trebuhu, ki je po lastnostih zelo podobno žlezno maščobnemu tkivu dojke. V tem primeru odvzamemo tkivo na trebuhu na tankih žilah prebodnicah, ga prenesemo na prsni koš, spojimo z žiljem prsnega koša in nato oblikujemo novo dojko, ki mora biti po velikosti, obliki in poziciji podobna sosednji zdravi dojki. Končni cilj je simetrija s sosednjo zdravo dojko. V primeru obojestranske rekonstrukcije pa razdelimo tkivo na trebuhu na dva enaka dela in oblikujemo dve podobni dojki. Glavna prednost avtologne rekonstrukcije je, da je tkivo zelo podobno tako na rekonstruirani kot na sosednji dojki, ima enako temperaturo, se ob povečanju telesne teže poveča, enako poveša s starostjo in kot posledica solarno klimatskih učinkov, poleg tega pa lahko največkrat z eno samo operacijo dosežemo končni rezultat. Prednost tega posega je tudi preoblikovanje trebušne stene, ki je zelo podobno estetski korekciji trebušne stene, ki jo imenujemo abdominoplastika. Operacija poteka v splošni anesteziji in traja približno 3 do 5 ur, z majhnim številom zapletov (1 do 5 %), z bolnišničnim zdravljenjem 5 do 7 dni in rehabilitacijo 8 do 12 tednov. V Ljubljani je uspešnost mikrokirurške rekonstrukcije 99,6-odstotna, kar nas uvršča v sam svetovni vrh.
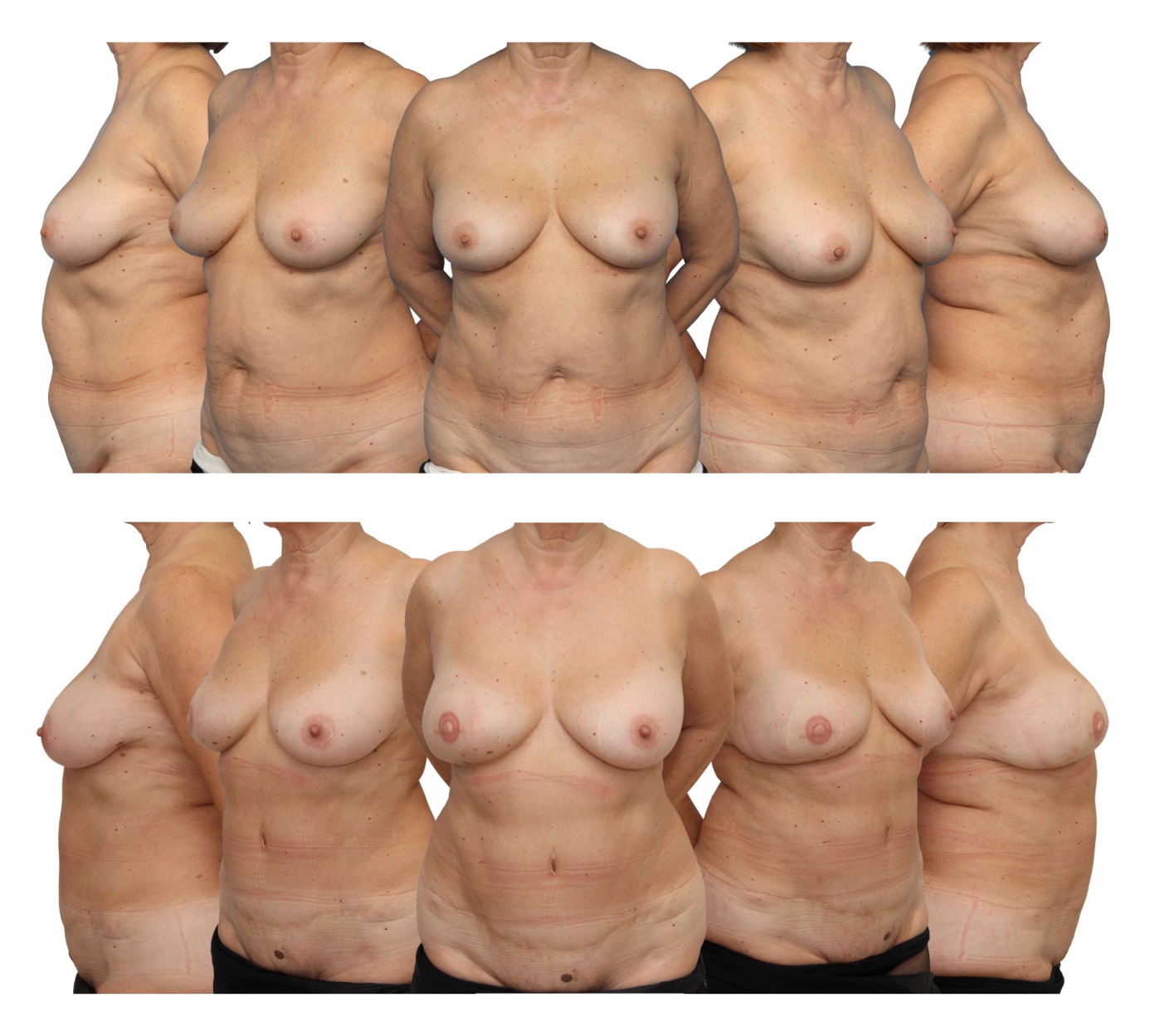
Takojšnja rekonstrukcija z avtolognim tkivom. V zgornji vrsti je bolnica pred operacijo desne dojke, v spodnji vrsti pa bolnica po rekonstrukciji s telesom lastnim tkivom s trebuha. Ob natančnem opazovanju lahko opazite brazgotino v bikini liniji na trebuhu, tetovaže in novo oblikovano bradavico na desni dojki ter brazgotino okoli popka.
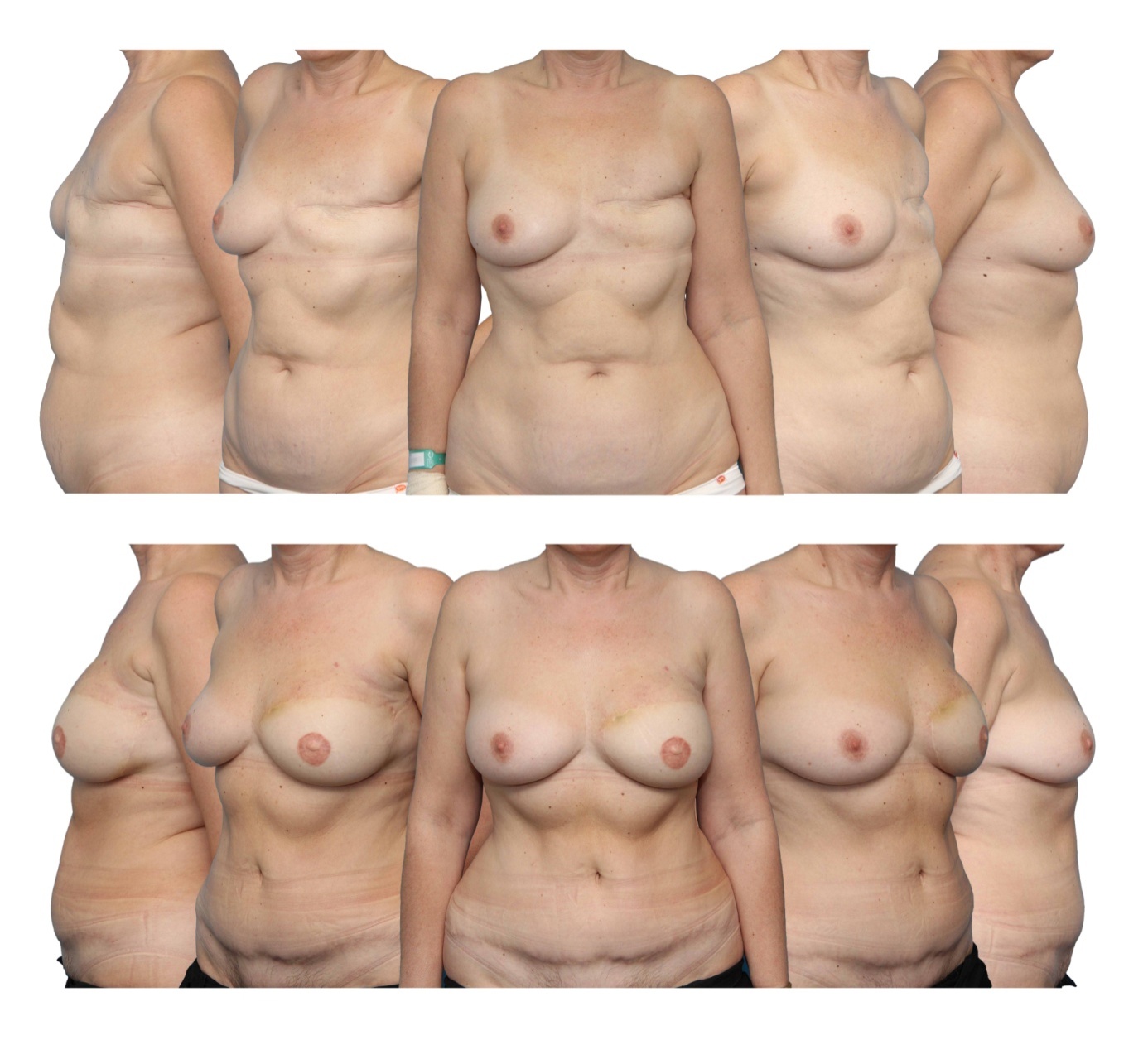
Na sliki je bolnica z odloženo rekonstrukcijo s telesu lastnim tkivom s trebuha, po predhodni totalni mastektomiji. Vidne so brazgotine okoli dojke, na trebuhu in okoli popka ter končni rezultat iz več pogledov.
Možna je tudi kombinirana rekonstrukcija s telesu lastnim tkivom in vsadkom, najpogosteje uporabimo veliko hrbtno mišico in vsadek.
Od avtolognih rekonstrukcij obstajajo številne tehnike odvzema tkiva tudi na drugih telesnih regijah, na primer na notranji strani stegna, glutealno, velika hrbtna mišica s kožnim otokom. V posameznih primerih pa tudi druge, bolj redko uporabljene.
REKONSTRUKCIJA S TKIVNIMI RAZŠIRJEVALCI IN SILIKONSKIMI VSADKI
Novo dojko lahko napravimo tudi s tujim materialom, s tkivnimi razširjevalci, s katerimi raztegnemo kožo prsnega koša, in s silikonskimi vsadki – enakimi, kot se uporabljajo v estetski kirurgiji povečave dojk. Tovrstno rekonstrukcijo lahko opravimo v eni stopnji ali pogosteje v dveh stopnjah (angl. single-stage in two-stage). Pogostejša je dvostopenjska rekonstrukcija.
Za rekonstrukcijo z vsadki se odločimo, če bolnica nima dovolj lastnega tkiva, ima predhodne kirurške posege na mestih, kjer odvzamemo tkivo, spremljajoče bolezni oziroma druge kontraindikacije. Najpogosteje to tehniko uporabimo pri obojestranski rekonstrukciji, pri mlajših, suhih ženskah, zlasti nosilkah mutacij genov BRCA 1 in BRCA 2. Glavna prednost tovrstne rekonstrukcije je, da ni odvzemnih mest in posledičnih operacij na trebuhu ali hrbtu. Operacija je navadno krajša, s krajšo rehabilitacijo. Glavni slabosti tovrstne rekonstrukcije sta uporaba tujih materialov in zapleti, povezani z vsadki, zlasti vnetje, tkivna ovojnica, ruptura vsadka, spremenjen položaj. V primeru dvostopenjske operacije sta potrebna vsaj dva kirurška posega do končnega rezultata ter nato dodatno še rekonstrukcija bradavice in tetovaža kolobarja.
Pogostejša je dvostopenjska rekonstrukcija, pri kateri najprej vstavimo tkivni razširjevalec, prazno silikonsko vrečko pod veliko prsno mišico, po predhodni odstranitvi žlezno maščobnega tkiva dojke ter kolobarja in bradavice. Nato sledijo ambulantni pregledi, navadno enkrat mesečno, ter polnjenje tkivnega razširjevalca s fiziološko raztopino. Polnimo glede na željo in toleranco bolnice s 40 do 100 ml fiziološke raztopine. Nato v drugi fazi, navadno 6 mesecev od prvega posega, tkivni razširjevalec odstranimo in zamenjamo z mehkejšo anatomsko oblikovano silikonsko protezo ali vsadkom, enakim, kot ga uporabljamo pri estetski kirurgiji.
Optimalen rezultat lahko dosežemo pri bolnicah, ki kasneje niso izpostavljene obsevanju. V primeru, da nadaljujejo zdravljenje z obsevanjem, pa je estetski rezultat precej slabši zaradi spremenjene kože in tkivne ovojnice okoli vsadka, ki je lahko debela in čvrsta ter povzroči tudi premik vsadka na prsnem košu. Zato v primeru predvidenega obsevanja tovrstne rekonstrukcije ne svetujemo.
Pri dvostopenjski rekonstrukciji v prvi operaciji vstavitve tkivnega razširjevalca pod prsno mišico zgolj nadaljujemo kirurški poseg onkologa. Po odstranitvi dojke, ki jo opravi onkolog, poseg podaljšamo za 30 do 45 minut. Napravimo natančen žep, pod veliko prsno mišico vstavimo delno napolnjen tkivni razširjevalec in nato preko njega zašijemo veliko prsno mišico in mišico serratus anterior. Vstavimo drenažni cevki ter nato zašijemo podkožje in kožo. Bolnica je v bolnišnici 2 do 4 dni, nato odstranimo drenažne cevke in bolnico spremljamo ambulantno. Nato v drugi operaciji, navadno 6 mesecev od prve, sledi ponoven poseg v splošni anesteziji, kjer skozi predhodno brazgotino odstranimo tkivni razširjevalec, ponovno oblikujemo žep po predhodnem preoblikovanju kapsule in vstavimo izbrani anatomsko oblikovan silikonski vsadek. Bolnica je v bolnišnici 2 do 5 dni. Prav tako ima drenažne cevke, ki jih odstranimo glede na količino nabrane tekočine, navadno v nekaj dneh po operaciji. Kasneje sledita še rekonstrukcija bradavice in tetovaža.
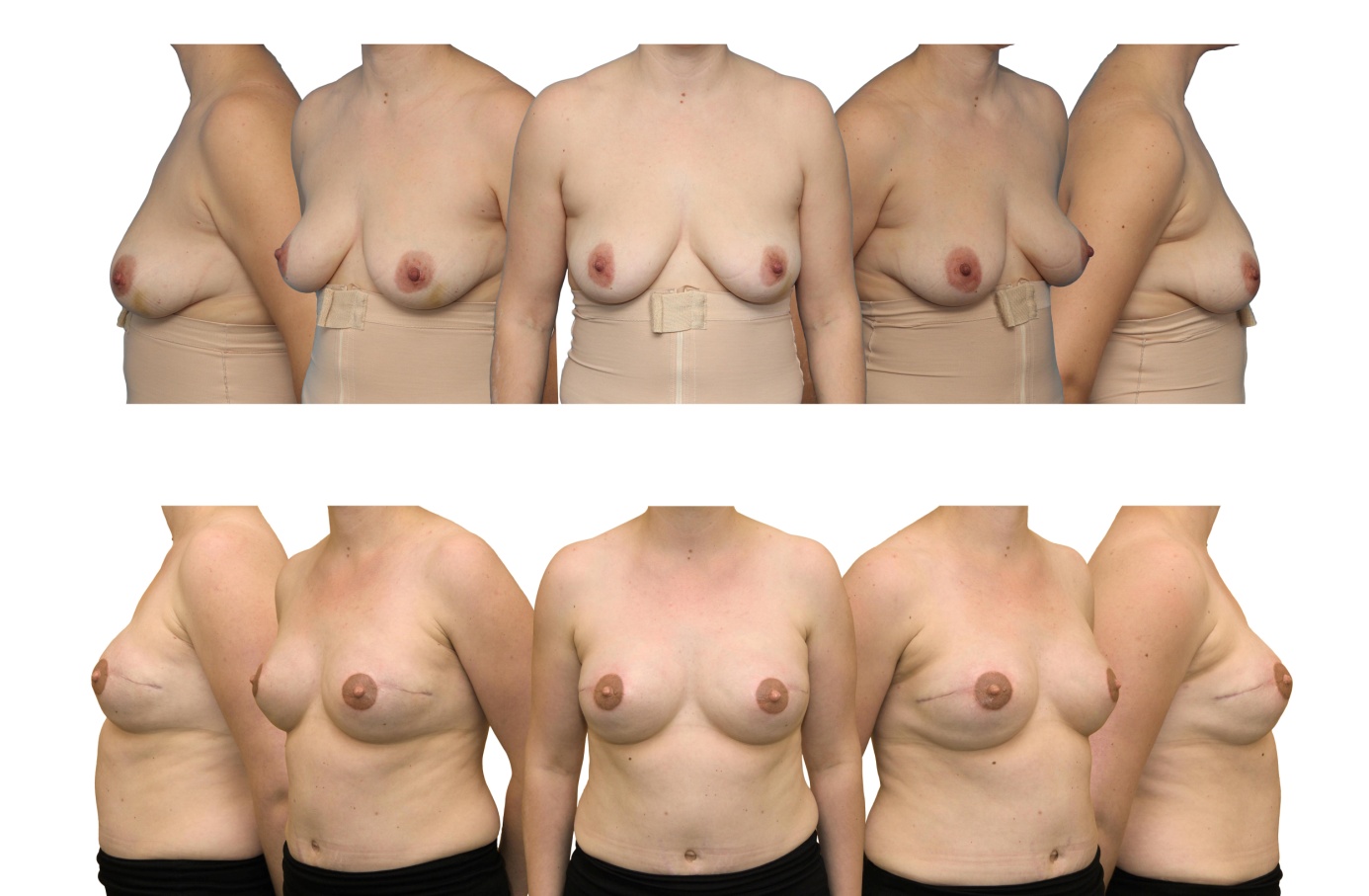
Slika prikazuje rekonstrukcijo v dveh stopnjah, in sicer v zgornji vrsti je bolnica pred rakom dojke, v drugi vrsti pa bolnica po obojestranski dvostopenjski rekonstrukciji s tkivnim razširjevalcem in anatomsko oblikovanim silikonskim vsadkom
ENOSTOPENJSKA REKONSTRUKCIJA
Primerna je za mlajše ženske z manjšimi dojkami, ki so nosilke mutacij genov BRCA 1 ali 2, oziroma za ženske, kjer se lahko ohrani celotna koža s kolobarjem in bradavico. V tem primeru zgolj žlezno maščobno tkivo dojke, ki jo kirurg onkolog odstrani, nadomestimo z anatomsko oblikovanim silikonskim vsadkom – po predhodnih natančnih meritvah, kliničnem pregledu in pogovoru z bolnico. Prednost tovrstne operacije je, da lahko dosežemo dober estetski rezultat že po eni sami operaciji.
Glavni zaplet predstavlja delno ali popolno odmrtje kolobarja in bradavice, saj se pri odstranitvi žlezno maščobnega tkiva bistveno poslabša prekrvavitev kože dojke – najslabše prekrvljena ostaneta bradavica in kolobar. Od drugih zapletov lahko omenimo tekočinsko kolekcijo, vnetje in delno odmrtje kože dojke. Pri mlajših bolnicah se je treba zavedati, da bo kasneje najverjetneje potreben še dodaten kirurški poseg menjave vsadkov, in sicer desetletje ali več po prvi operaciji.
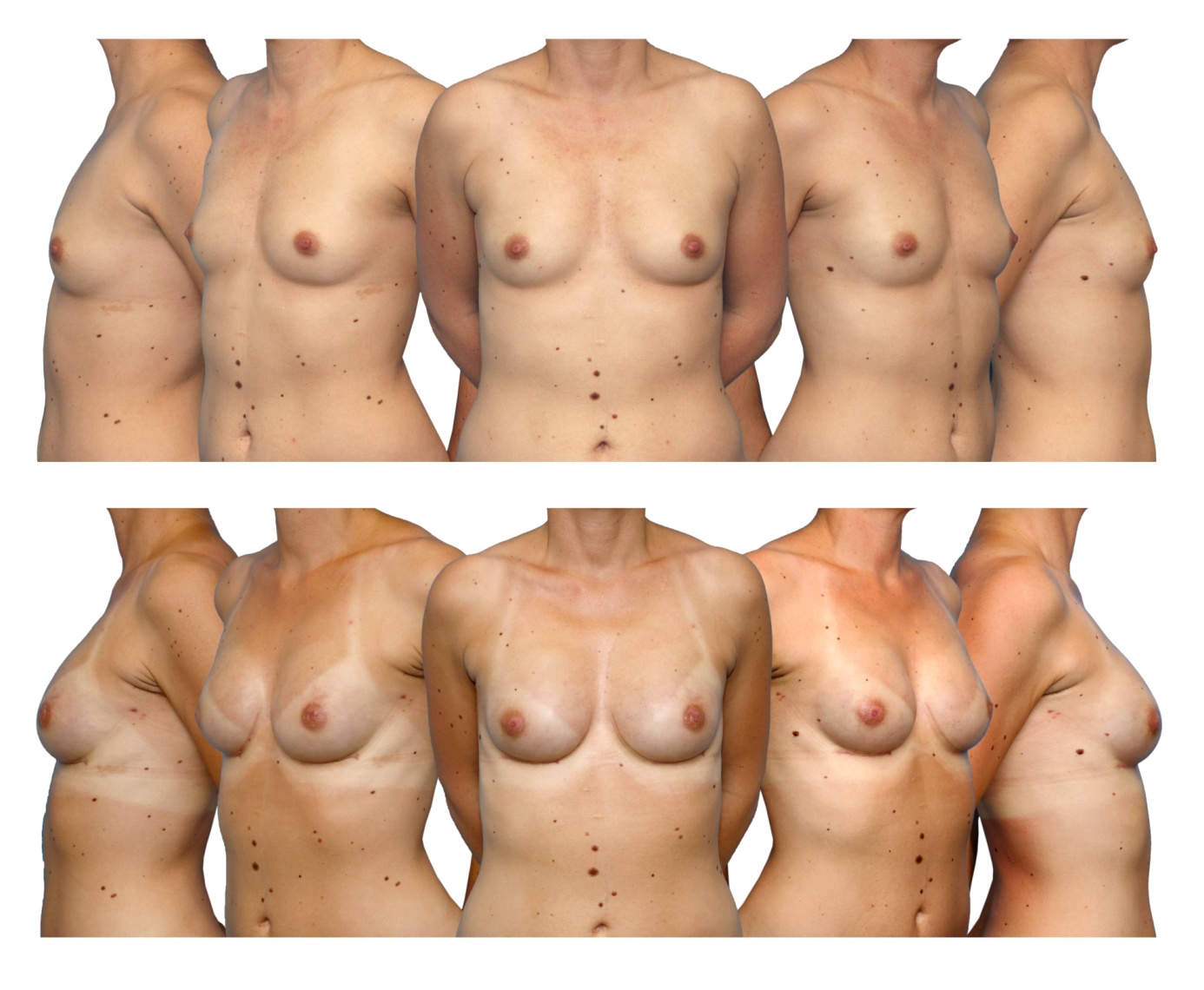
Slika prikazuje enostopenjsko rekonstrukcijo z natančno izbranimi silikonskimi vsadki, v zgornji vrsti je bolnica nosilka mutacij gena BRCA 1, v drugi vrsti pa končen rezultat po enostopenjski rekonstrukciji z anatomsko oblikovanim silikonskim vsadkom. Rez je skrit v gubi pod dojko.
NOVOSTI NA PODROČJU REKONSTRUKCIJ DOJKE
Že vrsto let uporabljamo tudi 3D-načrtovanje in modeliranje, zlasti pri bolnicah po predhodni odstranitvi ene dojke, s primerno oblikovano drugo dojko. V tem primeru lahko opravimo 3D-sken oziroma posnetek obstoječe dojke. Nato jo prezrcalimo preko vertikalne osi in na koncu preko računalniškega načrtovanja natisnemo sosednjo dojko, ki je enake oblike in velikosti kot zdrava dojka. Na osnovi 3D-tiska naredimo kalup, ki ga lahko steriliziramo in uporabimo pri meritvah pred operativnim posegom, zlasti pravilno pozicionirane dojke. Nato tudi v operacijski dvorani, kjer v steriliziran kalup položimo tkivo s trebuha in ga oblikujemo v natančno kopijo sosednje dojke. Zatem enako kot pri primarni rekonstrukciji napravimo mikrokirurški šiv dajalskega in sprejemnega žilja ter oblikovano dojko natančno pozicioniramo po predhodnih meritvah v stoječem položaju.
Omenjena tehnika nam omogoča hitrejše in bolj natančno oblikovanje ter bolj standardiziran končni rezultat, ne glede na izkušnje kirurgov.

Slika prikazuje primerno bolnico za 3D-modeliranje in 3D-kamero, s katero opravimo posnetek, nato preko računalniškega programa izdelamo kopijo sosednje zdrave dojke, jo natisnemo ter pridobimo kalup.
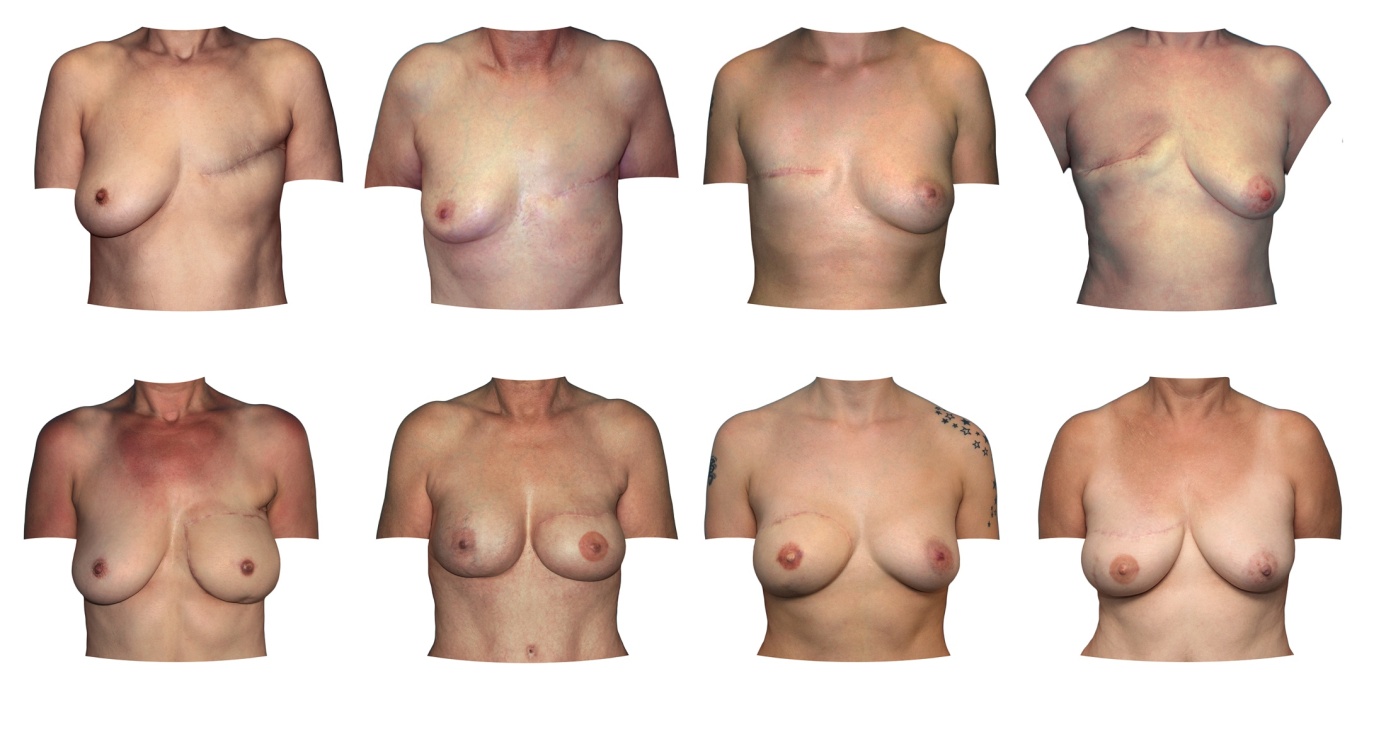
V zgornji vrsti so bolnice po predhodni mastektomiji, v spodnji vrsti pa rezultati rekonstrukcij s tehniko 3D-tehnologije in modeliranja.
ZAPLETI
Pri vseh rekonstrukcijah so možni zapleti, ki pa so pri izkušenih kirurgih in uigranih timih redki. Pri s telesu lastni avtologni rekonstrukciji je število revizij pod 5 %, število odmrtja režnja pa manj kot 1 %. V takih primerih je treba tkivo odstraniti in nato izbrati drugo možnost rekonstrukcije, ki pa ne omogoča idealnega rezultata.
V primeru mikrokirurških zapletov, ki se kažejo z zamašitvijo arterije ali vene, je potrebna takojšnja intervencija, kar nam omogočata dobro organizirana dežurna služba ter prisotnost kirurga 24 ur na dan in kirurga na klic. Pri reviziji oziroma ponovnem kirurškem posegu pregledamo žilje in največkrat ponovimo anastomoze ter odstranimo tromb. Uspešnost revizij je preko 80 %.
Pri rekonstrukcijah s tkivnimi razširjevalci in vsadki pa je glavni zaplet vnetje, ki se lahko pojavi tudi kasneje, tkivna ovojnica okoli vsadka, ki lahko vodi do spremembe oblike ter sprememb, ki spremenijo videz in strukturo dojke. Pogostejši zapleti so v primeru obsevanja dojke po rekonstrukciji z vsadkom, ki zahtevajo pogostejše revizije, korekcije in dodatne kirurške posege. Drugi zapleti so manj pogosti, vendar jih je treba bolnicam pred končno odločitvijo natančno predstaviti.
Opomba: v prispevku smo prikazali pacientke z optimalnim rezultatom, tako pri rekonstrukciji s telesu lastnim tkivom kot rekonstrukciji z vsadkom. Končni rezultat je odvisen od telesnih danosti, lastnosti tkiva, dodatnega onkološkega zdravljenja ter dodatnih predhodnih operacij in bolezni, zato se mora vsaka bolnica na onkološko rekonstruktivnem konziliju pogovoriti z lečečim kirurgom o pričakovanih in možnih končnih rezultatih.
Za več informacij lahko pogledate knjigo Ko se življenje obrne na glavo.
Klinični oddelek za plastično kirurgijo in opekline
UKC Ljubljana