V zadnjih letih o motnjah pozornosti govorimo vse več, vedno pogosteje jih diagnosticiramo in obravnavamo. V Sloveniji uporabljamo izraz hiperkinetična motnja (v nadaljevanju HKM), medtem ko v anglosaksonskem svetu in večini kliničnih raziskav govorijo o motnji pozornosti in koncentracije s hiperaktivnostjo oz. ADHD. HKM in ADHD se sicer rahlo razlikujeta v diagnostičnih merilih, bistvo pa je, da so ta znatno manj stroga za diagnosticiranje ADHD, katerega pojavnost je zato višja in je med 7 in 11 %. Vsi otroci, ki izpolnjujejo merila za HKM, torej hkrati izpolnjujejo tudi merila za ADHD, a le otroci s težjo obliko le-tega ustrezajo kriterijem HKM (2). V tem prispevku bomo uporabljali izraz hiperkinetična motnja, razen ob navajanju izsledkov nekaterih raziskav, kjer so bila uporabljena diagnostična merila za ADHD.
Hiperkinetična motnja je bila opisana že leta 1890, prvo zdravilo pa se je na trgu pojavilo leta 1937. Je ena najpogostejših nevrorazvojnih motenj, ki jo definirajo predvsem trije glavni simptomi; nepozornost, hiperaktivnost in impulzivnost. HKM praviloma prepoznamo v otroštvu, ko je najbolj problematična hiperaktivnost, nato pa se nadaljuje v adolescenco in velikokrat tudi v odraslost, ko največ težav povzročajo motnje pozornosti in impulzivnost. Izvor ADHD je multifaktorski, saj se poleg okoljskih in bioloških dejavnikov tveganja v razvoj te motnje zelo močno vpleta tudi genetika. Temu sledi, da so vsaj nekateri simptomi HKM lahko prisotni tudi pri starših in/ali drugih otrokovih sorodnikih, kar je pomembno tudi v nadaljnji obravnavi (1).
Nepozorno vedenje pri otroku opazimo kot težave pri organizaciji in načrtovanju aktivnosti, vzdrževanju pozornosti ob izvajanju daljših nalog in kot pomanjkanje vztrajnosti. Hiperaktivnost se odraža kot neprestano tekanje ali plezanje v neprimernih situacijah, pretirano govorjenje in tapkanje ali stalno premikanje rok, nog … Impulzivnost se nanaša na neumestno prekinjanje pogovorov ali aktivnosti drugih, odgovarjanje pred zaključkom vprašanja in sklepanje pomembnih odločitev brez premisleka (7). Pri mladostnikih so prisotne težave z regulacijo čustev, vzdrževanjem fokusa, odločanjem ter spoprijemanjem z zahtevnejšimi nalogami in izzivi (8).
Otroci s HKM so običajno manj uspešni na šolskem področju, kljub sicer normalnim ali nadpovprečnim intelektualnim sposobnostim. Izstopajo po svojem vedenju in so zato pogosteje kot drugi izključeni iz družbe vrstnikov. Medtem ko jim delo v skupini predstavlja težavo, so po drugi strani lahko izredno uspešni pri individualnih dejavnostih. Strokovnjaki poudarjajo, da ima kljub vsemu HKM tudi nekatere pozitivne vidike. To so hitro odzivanje, visoka energijska opremljenost, inovativnost, zmožnost opravljanja več stvari hkrati ipd. Sčasoma lahko razvijejo slabšo samopodobo, so umaknjeni, anksiozni, depresivni ali vedenjsko problematični. Mladostniki uteho pogosto iščejo v alkoholu ali drogah. Zaradi vsega omenjenega se čista klinična slika popači, saj se pridružijo elementi sekundarnih problemov, duševnih in vedenjskih motenj, pri odraslih pa tudi ponotranjanje simptomov. Če želimo odkriti prvotni problem, ki je HKM, je treba postopoma odstraniti vse te plasti, kar je za strokovnjake zelo zahtevna naloga (1).
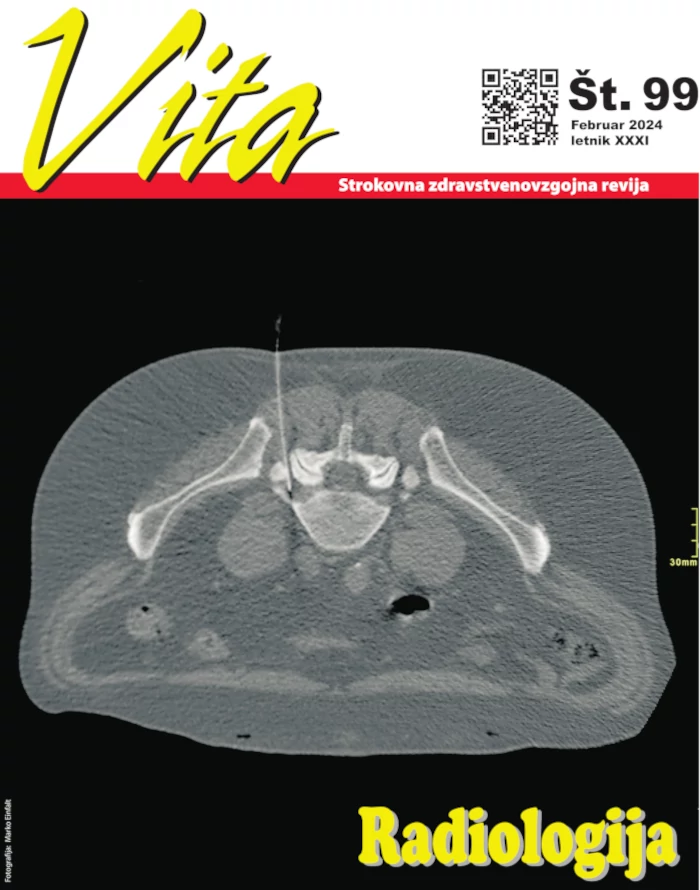
DIAGNOSTIKA IN ZDRAVLJENJE
Spreminjanje klinične slike skozi čas je lahko velik diagnostični izziv, saj marsikatera posnema simptome drugih duševnih motenj, najsibo vedenjskih, osebnostnih ali organsko pogojenih. Prvi sum na HKM postavijo zdravniki na primarnem nivoju, in sicer s pomočjo avto- in predvsem heteroanamneze, pregleda in ocenjevalnih lestvic, namenjenih otrokom, staršem ali učiteljem. Opravi se tudi psihološki pregled, ki omogoča prepoznavo razkoraka med primarnim intelektualnim potencialom in trenutno uspešnostjo, ki je znižana zaradi HKM. Dokončno diagnozo postavi specialist otroške in mladostniške psihiatrije, ki tudi priporoči ustrezno zdravljenje. To mora biti celostno in individualno prilagojeno ter zajema program šolskih prilagoditev, dodatne podpore otroku in družini ter zdravljenje z zdravili. Starši morajo s strokovno pomočjo izpolniti tudi zahtevo o usmerjanju otrok s posebnimi potrebami, ki jo oddajo na Zavod za šolstvo (1).
Zdravljenje HKM v Sloveniji lahko opredelimo kot primer dobre prakse, saj je mednarodno primerljivo in uporablja aktualne, z dokazi podprte terapevtske pristope (2). Zdravljenje se prične z družinsko in šolsko edukacijo ter kognitivno-vedenjskimi ukrepi. Če ti niso dovolj, sledi uvedba zdravil, od katerih sta pri nas na voljo dve skupini. Prva so psihostimulansi in sicer metilfenidat, s tovarniškima imenoma Ritalin in Concerta. Druga skupina so inhibitorji ponovnega privzema noradrenalina z učinkovino atomoksetinom (Strattera). Odločitev za določeno zdravilo je individualna in zavisi od mnogo dejavnikov, prav tako čas jemanja. Običajno je tako, da otrok jemlje zdravilo še eno leto po vzpostavitvi stabilnega stanja, vmes pa se zdravljenje periodično prekine z namenom ocene funkcioniranja in simptomatike osebe brez zdravil. Včasih je treba jemanje farmakoterapije nadaljevati tudi v odraslost (1). Mednarodne smernice predlagajo omenjena zdravila kot del celovitega programa zdravljenja v kombinaciji s psihoedukacijo, vedenjsko terapijo ter treningom za starše in učitelje (7).
Psihoedukacija je temelj, ki bolniku in njegovim staršem pomaga pri razumevanju in sprejemanju motnje ter s tem okrepi njihovo udeležbo pri zdravljenju. Ne smemo spregledati niti vloge kognitivno-vedenjske terapije, pri kateri so prav tako v ospredju strategije učinkovitega reševanja problemov in treningi socialnih veščin. Oboje dokazano pozitivno vpliva na samozaupanje, samopodobo, vedenje in učni uspeh (2).
IZKUŠNJE STARŠEV, SKRBNIKOV IN UČITELJEV
HKM pri otrocih je povezana z mnogovrstnimi težavami znotraj družinske dinamike, odnosov, starševske vzgojne učinkovitosti, zanemarljiv pa ni niti vpliv na porast starševskega stresa in psihopatologije, še posebej, če se pridružijo vedenjski odkloni. Otroci s HKM mnogokrat ignorirajo navodila in prošnje staršev, se prepirajo z vrstniki in sorojenci ter pridejo navzkriž z učitelji. Po drugi strani se starši teh otrok nemalokrat kažejo kot bolj strogi, ukazovalni in neodobravajoči, obenem pa je njihova odzivnost manjša in uporabljajo manj nagrajevanja v načinu vzgajanja. V primerjavi s starši otrok brez HKM na dnevni bazi podajajo veliko več verbalnih navodil, usmeritev, popravkov in opominov. Pri njih je tveganje za razvoj osebnostnih (shizoidna, shizotipska, paranoidna, borderline), razpoloženjskih in čustvenih motenj znatno povečano (4). Pri materah so potrdili močno korelacijo z depresijo, pri očetih pa izstopata zloraba alkohola in agresija (5). Dokazana je bila povezava med resnostjo otrokovih simptomov ADHD in psihopatološkimi simptomi njihovih staršev. Konkretno naj bi bila prav depresija napovedovalka vedenjskih motenj med otroki in mladimi z ADHD. Kot smo omenili že na začetku, je zaradi genetske povezave ta diagnoza velikokrat prisotna tudi pri starših. Iz tega lahko sklepamo, da sta zavoljo optimalnega otrokovega funkcioniranja in družinske dinamike obravnava in zdravljenje psihopatologije staršev še kako pomembna (6).
Pri najstnikih z ADHD so pogoste težave s socializacijo in šolanjem, nemalokrat je prisotno uživanje substanc, prestopniško in drugo tvegano vedenje. Posledično to pri starših in učiteljih vzbudi cel spekter čustvenega doživljanja, kjer prednjačijo strah, jeza in občutek nemoči. Ne preseneča dejstvo, da so nekateri starši adolescentov z ADHD pretirano reaktivni in s svojimi neprilagojenimi odzivi in taktikami v splošnem negativni v stilu vzgajanja. To vodi v ponavljajoče se konflikte in vedenjske težave njihovih najstnikov. Starši, ki svojim otrokom z ADHD ne posvečajo veliko pozornosti ali so depresivni, so bolj pasivni in brezbrižni v svojih interakcijah z njimi. Odgovor staršev na vse te izzive lahko vpliva na njihov način vzgoje, ki potencialno še spodbudi otrokove simptome in žal v hudih primerih vodi tudi v hospitalizacijo. Izvajanje multidisciplinarnih intervencij z namenom opolnomočenja staršev je ključ za uspešno celostno obravnavo otroka s hiperkinetično motnjo. Negativni čustveni stres starši glede na študije najbolje premagujejo z različnimi treningi čuječnosti, ki pomagajo izboljšati vzgojne taktike, spremeniti pristop in dojemanje situacij ter nenazadnje prispevati k osebni rasti (8).
Življenje z otrokom s to motnjo je težko, polno izzivov in preizkušenj. Starši in učitelji se soočajo z otrokovim domala povsem nepredvidljivim vedenjem in simptomi ter za nameček doživljajo stigmo s strani njihovega socialnega okolja. Prav nič nenavadno ni, da jih ob vsem tem spremljajo obremenjujoča čustva jeze, frustracije, brezupa in otožnosti, pod vprašaj je postavljeno tudi njihovo socialno in okupacijsko funkcioniranje (8).
STRATEGIJE ZA SPOPRIJEMANJE Z IZZIVI V DRUŽINSKEM OKOLJU
Nemoč, izčrpanost, izgorelost in samoobtoževanje so občutki, ki jih starši otrok z ADHD zelo pogosto opisujejo, ti pa vodijo v konfliktne družinske odnose. Otrokova zmanjšana učna uspešnost, socialna izključenost in različna tvegana vedenja neredko zaključijo začaran krog prepirov (2). Situacijo lahko še dodatno poslabša nerazumevanje staršev, njihova nestrpnost, pa tudi morebitna nestrukturiranost družinskega okolja, ki je lahko za otroka s HKM zelo konfuzna. Eden najuspešnejših psihosocialnih pristopov je vedenjski trening staršev, ki jih opremi z ustreznim znanjem in veščinami za vsakodnevno funkcioniranje. Kot rezultat se izboljša otrokovo vedenje, zmanjša neustrezno ravnanje staršev in zniža nivo stresa (3).
Ena izmed ključnih opcij samopomoči je skupina staršev otrok in mladostnikov s HKM, obiskovanje katere vodi k redukciji stresnih razmer v družini in s tem k zmanjšanju stisk staršev. Pri nas se takšne skupinske obravnave vodijo v Svetovalnem centru za otroke in mladostnike v Ljubljani. Srečanja potekajo pod vodstvom tima terapevtov (psihiater, klinični psiholog in specialni pedagog) enkrat mesečno, celo šolsko leto. Bazirajo na psihoedukaciji, starševskem treningu, podporni terapiji in pomoči pri reševanju učnih težav. Povratne informacije s strani staršev so izjemno pozitivne, prednosti vidijo zlasti v boljšem razumevanju narave otrokovih težav, učenju konkretnih strategij in medsebojni izmenjavi izkušenj. Zaželeno je, da starši in pedagogi v svoji vzgoji uporabljajo pozitivne spodbude in nagrajevanje, vzpostavljajo predvidljivo rutino, postavljajo jasne cilje, meje in pričakovanja. Pomembni sta doslednost in konsistentnost ter spremljanje napredka. Uvajanje sprememb je marsikdaj težko, a takoj, ko otrok le-to privzame, lahko postane njegova nova rutina (2).
V veliko pomoč pri spoprijemanju z izzivi so tudi določeni osebni atributi, kot so vztrajnost, odločnost, optimizem, premišljenost in duhovnost. Obenem starševske karakteristike, kot so toplina, empatija, potrpežljivost in sprejemanje, povezujemo z boljšo samoregulacijo in manjšim tveganim vedenjem pri otrocih (8).
Kot koristno se je izkazalo igranje družabnih iger, ki so medij, preko katerega se otroci učijo vztrajnosti, čakanja, predvidevanja, iskanja rešitev in soočanja s porazom. To jih bolje pripravi na določene vsakodnevne situacije, npr. igro in druženje z vrstniki (9). Otrokom in mladostnikom s HKM je praviloma zelo težko vzpostavljati in ohranjati socialne odnose z vrstniki. Večkrat jih ti zavračajo in dojemajo kot preveč vsiljive in vzkipljive, saj se bolniki s HKM lahko na zavrnitev odzovejo agresivno ali na drug neprimeren način. Pri tem je učinkovito in zaželeno obiskovanje treningov socialnih veščin, ki so tudi v Sloveniji zelo dobro uveljavljeni, in sicer v obliki tematskih terapevtskih taborov ali popoldanskih programov (2).
V zadnjem času odkrivamo vse več pozitivnih korelacij med telesno aktivnostjo in boljšimi kognitivnimi sposobnostmi, pozornostjo in koncentracijo, ugodnimi vplivi na rast, razvoj in diferenciacijo nevronov. Glede na pozitivne izsledke študij na mladih odraslih z ADHD se predvideva, da bi bil učinek redne, strukturirane telesne vadbe že v otroštvu še bistveno večji. Priporočilo za starše je, da svojega otroka spodbujajo v redno, strukturirano in načrtovano telesno vadbo. Žal so pri otrocih z motnjo zelo pogoste tudi težave s spanjem. Tu je ključna samoiniciativa in predvsem pri mlajših tudi pomoč staršev, tokrat pri zagotavljanju zadostne količine spanja, stalnemu času uspavanja in prebujanja, uvedbi sproščujočega rituala pred spanjem ipd. Nujno je zagotavljati tudi urejen režim zdravega in uravnoteženega prehranjevanja, saj so osebe s HKM nagnjene k prenajedanju in nasploh neurejenim prehranjevalnim vzorcem (2). Na podlagi izvedenih raziskav in dosedanje klinične prakse lahko vidimo, da sami simptomi HKM izzvenijo bistveno lažje in hitreje kot vrsta pridruženih funkcionalnih težav, ki neredko otroke in mladostnike spremljajo tudi na poti v odraslost. Zato se je treba na HKM odzivati na način, ki zagotavlja vseživljenjsko podporo in pomoč (2).
Vse se začenja graditi na bazi družine, ki daje osnovne pogoje za rast in razvoj vsakega otroka, naj bo zdravega ali telesno ali duševno bolnega. Pozitiven, prijazen in spodbuden utrip domačega okolja je nekaj, kar žal večkrat ni samoumevno, niti dovolj prepoznano ali cenjeno, a nujno potrebno. Glavno orodje pri oblikovanju tega je gotovo prava komunikacija in dobro sporazumevanje znotraj osnovne celice, družine.